Frente a una condición compleja como la disautonomía, especialistas debaten sobre el uso de medicamentos, los cambios de hábitos y el rol del acompañamiento médico. El acceso restringido a fármacos, sumado al costo de tratamiento y la falta de especialistas, refleja las brechas del sistema de salud chileno.
Casos como el de la madre de Tomás Ross, quien caminó varios kilómetros para obtener acceso a un medicamento de alto costo debido a una enfermedad rara, abrieron el debate sobre los elevados precios de los fármacos y especialistas para tratar estas mismas. En el caso de la disautonomía, los pacientes deben desembolsar grandes sumas de dinero en medicamentos y profesionales de la salud sin cobertura.
La disautonomía, al ser una condición poco frecuente que afecta directamente al sistema nervioso autónomo, puede manifestarse en funciones vitales del cuerpo humano, como el metabolismo, la presión arterial, el equilibrio y la sudoración. Esta diversidad de síntomas ha generado diversos enfoques terapéuticos entre profesionales de la salud, quienes proponen distintos tratamientos y cambios de hábitos según la experiencia clínica y la realidad de cada paciente.
Ahora bien, la totalidad de los profesionales consultados destacan la necesidad real de cambios en los hábitos de los pacientes para poder afrontar las disautonomías. Ximena Gómez, nutricionista con disautonomía y especializada en esta condición, afirma que es de suma importancia mantener una ingesta controlada de alimentos nutritivos y suficiente cantidad de líquidos.
Además, agrega que “implementar actividad física, hacer cambios en la dieta y mantener estables los niveles de sodio es clave para el tratamiento de los síntomas de la disautonomía”. En este sentido, Leonor Villalba, cardióloga especialista en el sistema nervioso autónomo, advierte que la actividad física debe ser evaluada caso a caso y adaptada a la realidad de cada paciente con disautonomía, ya que existe un elevado índice de intolerancia al ejercicio.
¿Es necesario un equipo de profesionales?
Frente a la gran variedad de sistemas que pueden verse afectados a raíz de la disautonomía, incluso de forma simultánea, surge la interrogante: ¿es necesario un equipo multidisciplinario para diagnosticar y tratar esta condición?
Las profesionales Villalba y Gómez afirman que un equipo profesional que pueda abarcar distintas áreas de la medicina es fundamental para atender a pacientes con disautonomía. “Para mí, es 100% necesario que haya un equipo multidisciplinario tratando a los pacientes”, enfatiza Gómez. «Cada profesional cumple un rol en un tiempo diferente, pero todos son esenciales para un tratamiento integral». En relación con esto, las profesionales aseguran que un equipo ideal estaría compuesto por cardiólogos, gastroenterólogos, urólogos, kinesiólogos, nutricionistas y psicólogos.
El cardiólogo Gastón Duissailant y el neurólogo Juan Carlos Casar, en cambio, sostienen que el tratamiento de la disautonomía se debe llevar a cabo principalmente desde un enfoque cardiológico. «En general, el manejo de la disautonomía puede ser principalmente cardiológico», comenta Duissailant. «Sin embargo, en casos más complejos, la colaboración con otros especialistas puede ser beneficiosa».
Uso de medicamentos ¿es necesario?
El uso de fármacos para tratar los síntomas de la disautonomía, tal como expresan los profesionales de la salud, depende del caso particular que se esté tratando y de la gravedad de los síntomas del paciente. Mientras los medicamentos pueden resultar útiles para este tipo de casos, los cambios de hábitos cobran la misma importancia.
Juan Carlos Casar explica que la fludrocortisona (Florinef) y la amiodotrina pueden ayudar a regular la presión arterial en caso de bajas y a retener líquidos de mejor forma, pero que su efectividad también depende de los cambios en el estilo de vida del paciente. «Los fármacos no sirven mucho si no se hacen los cambios de estilo de vida. Es fundamental que los pacientes se mantengan bien hidratados y, si tienen presión baja, que consuman más sal. Además, el ejercicio regular es crucial para evitar el desacondicionamiento físico», subraya Casar.
El uso de medicinas para el tratamiento de la disautonomía no siempre es necesario, ya que también existen formas de poder abordar los síntomas desde el autoconocimiento, el autocuidado y la implementación de hábitos adecuados.
Gastón Duissailant, por su parte, promueve el educar a los pacientes en cuanto a sus síntomas. “Es crucial que las personas aprendan a reconocer los síntomas y tomen medidas preventivas para evitar desmayos” asegura el cardiólogo. A esto, añade la idea de que, en caso de que los síntomas persistan, es recomendable evaluar el uso de medicamentos como mineralocorticoides sintéticos y vasoconstrictores periféricos, aunque advierte sobre los posibles efectos secundarios y la necesidad de control médico.
Fludrocortisona: el medicamento que regula el cuerpo y vacía los bolsillos
De acuerdo a los profesionales de la salud consultados para este reportaje, la fludrocortisona es uno de los medicamentos más recetados y efectivos para combatir los principales síntomas de una crisis disautonómica.
Se trata de un corticosteroide que ayuda a controlar los niveles de sodio, potasio y líquidos en el cuerpo, evitando que estos sean expulsados de forma excesiva a través de la orina. Según Cleveland Clinic, centro médico y académico estadounidense, este medicamento se prescribe con frecuencia para tratar afecciones como la enfermedad de Addison y el síndrome adrenogenital, ambos caracterizados por una pérdida importante de sal.
Pese a su rol fundamental en el tratamiento de gran parte de pacientes con disautonomía, el acceso a este fármaco en Chile continúa siendo extremadamente limitado. La fludrocortisona no cuenta con cobertura en ningún plan de salud, ni público ni privado, lo que obliga a los pacientes a asumir por completo el alto costo de este tratamiento.
En primer lugar, el medicamento no se produce en Chile, por lo que debe ser importado por cadenas farmacéuticas o directamente por los pacientes, lo que encarece considerablemente su valor. La Fundación Disautonomía Chile, a través de sus redes sociales, informa que mantiene un convenio para la importación directa de fludrocortisona en sus marcas Florinef, Astonin, Lonikan y Floricot. Esta dependencia de la importación no solo incrementa el costo por transporte y logística, sino que también expone a los usuarios a la incertidumbre de los precios internacionales y a una disponibilidad intermitente.
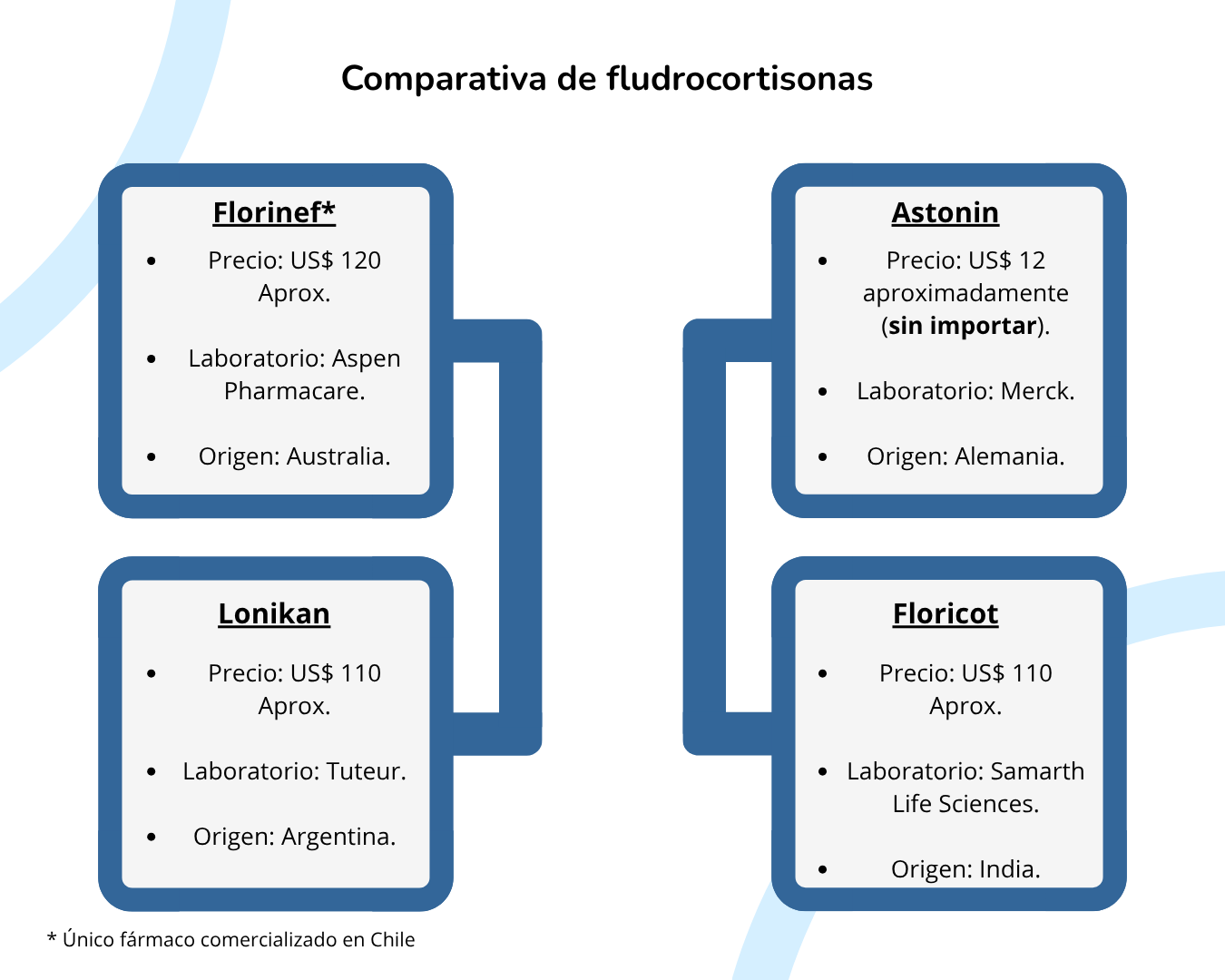
“En un momento llegué a consumir 4 comprimidos de Florinef por día, lo que significaba un altísimo gasto en este medicamento. Primero lo traíamos de Argentina, pero cuando el precio subió allá, tuvimos que comenzar a importarlo desde Austria, porque incluso trayéndolo desde allá salía más barato que comprarlo en Chile”, cuenta Daniela Acevedo, usuaria frecuente del medicamento.
A esto se suma otro problema estructural: la ausencia de versiones genéricas o bioequivalentes del fármaco en el país. En las principales cadenas de farmacias chilenas –Salcobrand, Cruz Verde y Farmacias Ahumada– la única opción disponible es Florinef, producido por el laboratorio australiano Aspen Pharmacare, con un valor promedio de $120 mil pesos por 100 comprimidos. La falta de alternativas impide la generación de competencia y deja a los pacientes sin margen de elección.
La escasa oferta, el precio elevado, las diversas exigencias logísticas y la nula cobertura que tiene la Fludrocortisona en Chile configuran un escenario complejo para las personas con disautonomía. La imposibilidad de acceder de forma estable y asequible a un medicamento tan esencial no solo vulnera el derecho a la salud, sino que deteriora directamente la calidad de vida de quienes dependen de él para sostener su cotidianidad más básica.
